


в статье использованы иллюстрации с сайта www.gsurgery.ru
Комбинированная флебэктомия (КФЭ) – классический хирургический метод лечения варикозной болезни, на сегодняшний день являющийся комбинацией нескольких хирургических техник и этапов оперативного пособия.
В упрощенном виде венозная система нижней конечности представлена поверхностным и глубоким венозными бассейнами и соустьями между ними. Крупных поверхностных венозных стволов на нижней конечности два – большая (БПВ) и малая подкожная вена (МПВ), каждая со своей системой тонких и извитых вен-притоков. С глубокими венами они соединяются двумя крупными соустьями - сафено-феморальным соустьем (место впадения БПВ в глубокие вены на уровне верхней трети бедра) и сафено-поплитеальным соустьем (место впадения МПВ в глубокие вены на уровне подколенной ямки). Кроме того, существует система небольших по протяженности вен, идущих от поверхностных вен к глубоким, так называемых перфорантных вен, расположенных преимущественно на голени (название обусловлено тем, что эти вены проходят через отверстия в плотной сединительнотканной фасции, разделяющей поверхностные и глубокие вены, как бы перфорируя ее).
Основная задача всех современных хирургических методик лечения варикозной болезни – устранение тем или иным способом рефлюкса (т.е. патологического обратного тока) крови в венозной системе нижней конечности (подробнее с причинами варикозной болезни можно ознакомиться в статье раздела «Заболевания» МедТауна). Возможно несколько вариантов течения заболевания, при которых рефлюкс связан с патологическими изменениями стенки сосудов и их клапанного аппарата на уровне впадения поверхностных вен в глубокие (описанных выше соустий), на уровне самих поверхностных стволовых вен (БПВ и МПВ) и их притоков и на уровне перфорантных вен. Устранить рефлюкс на современном этапе развития технологий можно только прекратив кровоток по патологически измененным венам, что достигается их перевязкой и/или удалением, либо разрушающим химическим или физическим воздействием на внутреннюю выстилку сосуда (эндотелий).
Второй (но не менее важной) задачей хирургического лечения является прекращение кровотока в собственно варикозных узлах (представляющих собой конгломераты расширенных притоковых вен) и единичных варикозных венах-притоках, появление которых и является в большинстве случаев причиной обращение к специалистам. Эта задача также решается либо их удалением, либо химическим воздействием на эндотелий сосуда.
В абсолютном большинстве случаев, варикоз развивается по стволовому типу (более 90% случаев), т.е. рефлюкс связан с патологическими изменениями БПВ либо МПВ (намного реже) и их притоков, чаще всего с вовлечением в процесс перфорантных вен. Поэтому основные этапы комбинированной флебэктомии в большинстве случаев одинаковы, и различаются только вариантами хирургической техники.
Непосредственно перед проведением флебэктомии в вертикальном положении пациента производится маркировка варикозных вен под контролем ультразвукового дуплексного сканирования. Определяются границы несостоятельности клапанного аппарата магистральных вен, отмечаются все места впадения притоков, маркируются сами варикозно расширенные притоки.
Выделяют следующие основные этапы комбинированной флебэктомии при стволовом типе варикозной болезни:
В некоторых случаях (например, на начальной стадии болезни, при нестволовом типе заболевания, когда необходимости удалять БПВ и МПВ нет), некоторые этапы комбинированной флебэктомии могут быть самостоятельными операциями. Некоторые этапы классической КФЭ могут быть заменены альтернативными малоинвазивными методиками (склеротерапией, лазерной облитерацией, радиочастотной абляцией). Ниже приводится ход основных этапов операции по классическим методикам и описание имеющихся альтернативных методов.
Кроссэктомия – перевязка и пересечение большой подкожной вены (проксимальная кроссэктомия) или малой подкожной вены (дистальная кроссэктомия) на уровне соустий с глубокими венами.
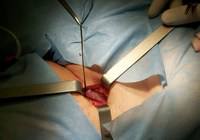
Рефлюкс на уровне сафено-феморального соустья определяется в подавляющем большинстве случаев стволового варианта варикозной болезни, поэтому проксимальная (верхняя) кроссэктомия является одним из важнейших этапов операции. Она выполняется из разреза в области паховой складки длиной около 3-5 см. Выделяется БПВ до впадения в бедренную вену, и после пересечения вен-притоков (обычно не меньше 5), ствол вены пересекается с оставлением культи (около 0,5 см). Из этого же разреза проводится следующий этап операции – стриппинг.
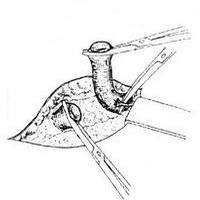
Необходимость в выполнении дистальной (нижней) кроссэктомии возникает намного реже, так как типичное сафено-поплитеальное соустье встречается лишь у четверти людей. Этот этап операции выполняется из разреза в подколенной области длиной 3-5 см. В остальном, ход операции такой же, как и при проксимальной кроссэктомии.
Как самостоятельная операция, проксимальная кроссэктомия выполняется только в экстренных ситуациях, когда есть опасность распространения острого тромбоза с поверхностных вен на глубокие.
Альтернативные методики, применение которых позволяет не выполнять кроссэктомию при комбинированной флебэктомии – эндовазальная лазерная облитерация (ЭВЛК) и радиочастотная абляция (подробно описаны в отдельных статьях). Плюсами их применения являются возможность проведения операции без наркоза (под местной анестезией) и без госпитализации (амбулаторно), лучшие косметические результаты (нет разрезов) и намного более быстрый и комфортный период реабилитации. Минусами – меньшая надежность (большая вероятность рецидива) и высокая стоимость.
Стриппинг (сафенэктомия) – удаление ствола большой или малой подкожной вены. С появлением методик ультразвукового дуплексного сканирования сосудов появилась возможность до операции точно локализовать участки ствола вены, пораженные патологическим процессом. При этом оказалось, что у многих пациентов ствол БПВ поражен только на бедре, без вовлечения в процесс участка на голени, что позволяет проводить стриппинг части ствола (так называемый короткий стриппинг). Существует несколько современных хирургических техник стриппинга:
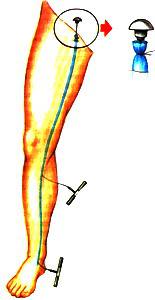
Зонд Бебкокка (рис. справа) представляет собой жесткий металлический жгут с ручкой на одном его конце и толстой оливой с режущей кромкой на другом конце. Зонд вводится в ствол вены, для чего требуется два разреза на коже. Один разрез в распоряжении хирурга уже есть после проведения кроссэктомии, второй производится на уровне внутренней лодыжки или на уровне верхней трети голени (при коротком стриппинге). Зонд можно вводить как свеху вниз, так и в обратном направлении. После введения зонда, его головка с оливой фиксируется к вене хирургической нитью, после чего хирург за ручку постепенно вытягивает зонд с привязанной к нему веной в разрез кожи. Режущая кромка оливы при этом острым путем отсекает вену от окружающих тканей, притоковых вен и т.д. Метод очень надежный и наиболее радикальный из всех существующих методик, но при этом является и самым травматичным, так как сопровождается массивным повреждением окружающих вену тканей, лимфатических сосудов и нервов, что определяет большое количество осложнений в раннем послеоперационном периоде.
Зонд для инвагинационного стриппинга отличается от зонда Бебкокка тем, что имеет на конце небольшую оливу без режущей кромки (рис. внизу, верхний зонд). После фиксации вены нитью к головке зонда, вена выделяется тупым путем (за счет силы натяжения при тракции зонда), выворачиваясь наизнанку и отрываясь от окружающих тканей. В остальном, техника манипуляции такая же, как в предыдущем случае.

PIN-стриппинг является модификацией инвагинационного стриппинга. Тонкий и жесткий металлический PIN-зонд вместо оливы имеет на конце отверстие для фиксации вены нитью (рис. вверху, нижний зонд). Основное отличие этого вида стриппинга – для манипуляции требуется только один разрез (оставшийся после кроссэктомии). После проведения зонда до уровня удаления вены, делается небольшой прокол, в который выводится зонд для фиксации вены нитью и ее пересечения. В остальном, техника манипуляции такая же, как в предыдущем случае.
Модификации инвагинационного стриппинга используются в настоящее время наиболее часто из-за меньшей травматичности, меньшего количества осложнений и лучших непосредственных косметических результатов. Но есть и минусы – в процессе вытягивания ствола вены тупым путем возможны отрывы сосуда, что может потребовать дополнительных разрезов и увеличения продолжительности операции.
Еще одним вариантом инвагинационного стриппинга (редким для нашей страны) является криострипинг, основанный на принципе локального охлаждения тканей до очень низких температур. Для применения метода требуется специальный аппарат и набор криозондов, что делает процедуру довольно дорогой. Разрез для криостриппинга также нужен всего один (не требуется даже второго прокола). Криозонд вводится в вену и после включения аппарата, происходит примерзание вены к рабочей концевой части зонда, после чего вена отрывается и вытягивается по стандартной методике. Охлаждение вызывает сужение мелких сосудов по ходу стриппинга, что предотвращает появление гематом и кровотечения, что дает методу дополнительные косметические преимущества.
Для удаления ствола малой подкожной вены используются те-же принципы и техника манипуляций.
Альтернативные методики, применение которых позволяет не выполнять стриппинг (как и кроссэктомию) при комбинированной флебэктомии – эндовазальная лазерная облитерация (ЭВЛК) и радиочастотная абляция (подробно описаны в отдельных статьях). Плюсами их применения являются возможность проведения операции без наркоза (под местной анестезией) и без госпитализации (амбулаторно), лучшие косметические результаты (нет разрезов) и намного более быстрый и комфортный период реабилитации. Минусами – меньшая надежность (большая вероятность рецидива) и высокая стоимость. Кроме того, возможна облитерация венозного ствола методом foam-foam ЭХО-склеротерапии. Существуют варианты этой методики, которые проводятся как с предварительной кроссэктомией, так и без нее. Методика начала применяться позже конкурентов, поэтому отдаленные результаты такого лечения изучаются.
Существует два варианта перевязки перфорантных вен: надфасциальная и подфасциальная (соотвественно, с рассечением фасции или без нее). Первый вариант менее травматичный. При выявлении несостоятельных перфорантов небольшого диаметра, их перевязка осуществляется в рамках следующего этапа манипуляции – минифлебэктомии, по тем же принципам из небольших проколов кожи. Наличие больших по диаметру перфорантных вен требует выполнения небольших разрезов длиной 1-2 см.
При выраженных трофических изменениях на голени необходимо проведение более травматичной и технически сложной подфасциальной перевязки. Открытый вариант этой манипуляции требует больших разрезов на голени, оставляющих существенные косметические дефекты. Поэтому разработана техника эндоскопической перевязки перфорантов из небольших проколов. Но эта техника требует наличия в клинике набора специального эндоскопического оборудования, что делает манипуляцию довольно дорогой.
Альтернативные методики, применение которых позволяет не выполнять открытую или эндоскопическую перевязку перфорантов при комбинированной флебэктомии – эндовазальная лазерная облитерация перфорантных вен и foam-foam ЭХО-склеротерапия (подробно описаны в отдельных статьях). Плюсы и минусы применения этих методик обсуждались ранее. Метод радиочастотной абляции не позволяет обрабатывать перфоранты.
Минифлебэктомия - удаление варикозных узлов и единичных варикозно измененных притоковых вен через проколы кожи.
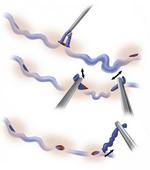
На участке кожи над веной (заранее отмеченной перед операцией) тонким скальпелем делается прокол 1-2 мм. Участок вены выводится в прокол специальным крючком и пересекается на зажимах. Часть вены удаляется путем накручивания на зажим, часть удаляется из следующего проктола. Наложения швов на проколы не требуется.
Как самостоятельная операция, минифлебэктомия применяется на начальных стадиях варикозной болезни, когда, например, имеется единичная патологически измененная перфорантная вена с расширенными притоковыми венами.
Альтернативной малоинвазивной методикой является компрессионная склеротерапия, преимуществом которой является меньшая травматичность (хотя современная техника минифлебэктомии практически не отличается от склеротерапии по отдаленным косметическим результатам – рубцов не остается). Минусом склеротерапии является более высокая стоимость. В некоторых клиниках применяют вариант альтернативной хирургической методики – трансиллюминационную шейверную флебэктомию, подробно описанную в отдельной статье.
Классическая комбинированная флебэктомия проводится с госпитализацией в стационар, под внутривенным наркозом или спинальной анестезией. При замене этапов операции альтернативными малоинвазивными методиками, операция проводится амбулаторно, под местной анестезией, как и изолированная минифлебэктомия. По завершению всех этапов оперативного пособия накладываются косметические швы на ранее произведенные разрезы и проводится компрессия конечности эластичными бинтами либо специальным трикотажем.
Общим показанием к проведению комбинированной флебэктомии является варикозная болезнь с рефлюксом на уровне стволов большой и малой подкожных вен и их соустий с глубокими венами (стволовой тип болезни).
Современная флебологическая операция – это всегда комбинация нескольких хирургических и/или малоинвазивных методик. Вопрос, какие из методик выбрать в конкретном случае, решает врач-флеболог на основании собственного клинического опыта. Примерные объективные критерии выбора современных альтернативных малоинвазивных методик (ЭХО-склеротерапии, лазерного лечения, радиочастотной абляции) на основании данных ультразвуковой допплерографии приведены в статьях, посвященных этим методам лечения.
Перед проведением комбинированной флебэктомии нужно пройти стандартное флебологическое обследование, включающее ультразвуковое дуплексное сканирование вен, чтобы определить объем операции и возможность применения альтернативных малоинвазивных методик. Кроме того, пациент должен пройти стандартный скрининг общего состояния здоровья, включающий:
Непосредственно перед проведением процедуры необходимо побрить ноги и заранее подобрать компрессионный трикотаж либо эластические бинты. Если операция планируется под наркозом, накануне манипуляции делается очистительная клизма.
После классической комбинированной флебэктомии пациент находится в стационаре 5-7 дней. Косметические швы снимаются на 6-7 сутки (в подколенной области на 10-12 сутки). Двигательная активность не ограничивается, но рекомендуется круглосуточное ношение компрессионного трикотажа в течение месяца, далее компрессия проводится в дневное время (на ночь трикотаж можно снимать). Общие сроки компрессии определяются особенностями течения периода реабилитации.
Эти осложнения связаны как с травматичностью операции, так и с нарушениями в технике ее проведения. Большинство из них проходят самостоятельно, только лимфоцеле и нагноение ран требуют дополнительных хирургических манипуляций.
Более серьезные осложнения (тромбоз глубоких вен голени и тромбоэмболии) при современной технике проведения операций встречаются крайне редко.
Несмотря на разработку большого количества новых, высокотехнологичных методов лечения варикозной болезни, методик, позволяющих гарантированно и навсегда избавиться от этого недуга на сегодняшний день нет. Рецидивы возможны, в том числе и после классической комбинированной флебэктомии. Причин рецидива заболевания после радикального лечения описано три:
Вероятность рецидива в отдаленном периоде после флебэктомии составляет примерно 10-20%.
Комбинированная флебэктомия доступна по системе ОМС. С подробной информацией об альтернативных методиках лечения варикозной болезни можно ознакомиться в разделе «Услуги» нашего сайта. Ко всем описанным в наших статьях достоинствам и недостаткам этих методик стоит добавить еще один: современное лечение варикозной болезни – занятие недешевое. Все современные высокотехнологичные методики лечения варикоза предлагаются только в рамках платной медицины. В систему квот на высокотехнологичную помощь варикозная болезнь не входит.
Ссылка на государственные и коммерческие клиники, практикующие хирургическое лечение варикозной болезни в Санкт-Петербурге, приведена в начале этой статьи. Докторов-флебологов можно найти в нашей базе докторов.