


Ларингоскопия – это метод визуального осмотра гортани с помощью специального прибора (ларингоскопа), относящийся к эндоскопическим методам исследования.
Существует несколько типов ларингоскопии, в зависимости от используемого оборудования:
Непрямая ларингоскопия – самый простой и абсолютно безболезненный вариант исследования. Для ее проведения используется маленькое зеркальце, которое вводится в ротоглотку и зеркало-рефлектор на голове врача для освещения гортани отраженным светом. Минусы данной методики – низкая информативность и невозможность проведения манипуляций (в частности, биопсии).
Прямая ларингоскопия позволяет увидеть больше, чем позволяет непрямая ларингоскопия, но более неприятна для пациента. Она может проводиться как с помощью гибкого инструмента (фиброларингоскопа), так и с помощью ригидного (жесткого) ларингоскопа. Жесткий ларингоскоп также используется врачами-анестезиологами при проведении эндотрахеального наркоза.
Прямая ларингоскопия также позволяет проводить медицинские манипуляции:
Перед проведением любого варианта ларингоскопии рекомендуется за несколько часов до проведения процедуры воздержаться от приема пищи и жидкости для предупреждения рвоты во время исследования и развития такого осложнения. как аспирация (вдыхание) рвотных масс.
Прямая ларингоскопия с помощью ригидного ларингоскопа проводится обычно под общим наркозом. Соответственно, дополнительно проводится стандартная преднаркозная подготовка. При наличии зубных протезов, рекомендуется их снять перед исследованием.
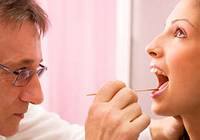
Непрямая ларингоскопия проводится сидя (фото вверху). Для устранения рвотного рефлекса носоглотка предварительно опрыскивается местным анестетиком. Пациент открывает рот и вытаскивает язык, при необходимости корень языка прижимается вниз с помощью шпателя. Далее в ротоглотку вводится маленькое зеркальце на ручке, с помощью которого и проводится осмотр гортани и голосовых связок. При этом с помощью налобного зеркала-рефлектора и лампы врач направляет отраженный свет в рот пациента. В ходе исследования врач просит пациента сказать «А-а-а-а», это делается для того, чтобы увидеть голосовые связки. Длительность процедуры 5-6 минут.
Процедура абсолютно безболезненна для пациента, из неприятных ощущений – рвотный рефлекс и тошнота из-за раздражения корня языка. Вследствие применения местного анестетика также может ощущаться умеренная горечь и появиться ощущение некоторого затруднения глотания.
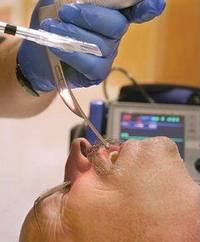
Прямая гибкая ларингоскопия (фото справа) проводится в положении сидя либо лежа. Для устранения рвотного рефлекса носоглотка также предварительно опрыскивается местным анестетиком. Кроме того, перед ее проведением обычно назначаются препараты, подавляющие секрецию слизи. Для процедуры используется гибкий, тонкий эндоскоп, содержащий волоконную оптику и источник света – фиброларингоскоп, который чаще всего вводится через нос. Для улучшения проходимости через носовой ход и уменьшения травмирования его слизистой полость носа опрыскивается сосудосуживающим препаратом. Длительность процедуры также порядка 5-6 минут. Пациент испытывает те-же неприятные ощущения, что и при непрямой ларингоскопии, но с большей степенью выраженности.
Прямая ригидная ларингоскопия (фото слева) является самой травматичной и неприятной для пациента из описанных методик, поэтому выполняется под наркозом в условиях операционной, в положении лежа на спине. После начала действия наркоза в рот больного вводится жесткий ларингоскоп. На его конце, как и у гибкого ларингоскопа, имеется источник света. Кроме осмотра полости гортани и голосовых связок прямая ригидная ларингоскопия позволяет удалить инородные тела из гортани, провести биопсию, удалить полипы голосовых связок и т.д. В зависимости от характера вмешательства, процедура занимает от 15 до 30 минут. После нее больной находится в течение нескольких часов под контролем анестезиолога. Для предупреждения отека гортани на ее область кладется пузырь со льдом.
После проведения непрямой и прямой гибкой ларингоскопии никаких дополнительных ограничений не накладывается. До завершения действия анестетика не рекомендуется прием пищи или жидкости.
После ригидной ларингоскопии в течение некоторого времени может ощущаться тошнота, слабость, умеренная боль в мышцах. Также ощущается некоторая боль в горле и охриплость голоса. Рекомендуется в течение 2 часов воздержаться от приема пищи и жидкости для предупреждения удушья. Кроме того, не рекомендуется в течение нескольких часов сильно кашлять, а также полоскать горло.
Если во время процедуры ригидной ларингоскопии проводилось вмешательство на голосовых связках (например, удаление полипов), , в течение примерно 3 недель голос пациента может быть охрипшим. В течение 3 дней после подобной процедуры рекомендуется соблюдение голосового режима: рекомендуется не говорить громко или шепотом, а также разговаривать длительное время.
После проведения биопсии во время ларингоскопии пациент может отхаркивать небольшое количество крови со слизью. Если при этом кровь отделяется более суток или ощущается сильное затруднение дыхания, следует сразу обратиться к врачу.
При всех типах ларингоскопии имеется небольшой риск развития отека гортани и нарушения проходимости дыхательных путей. Риск осложнений возрастает, если дыхательные пути у пациента частично блокированы опухолью, полипами либо у него имеется выраженное воспаление надгортанника (одного из хрящей гортани, который служит как бы клапаном, перекрывающим просвет трахеи). При развитии тяжелого нарушения проходимости дыхательных путей врач проводит экстренную процедуру – трахеотомию. При проведении биопсии тканей гортани имеется небольшой риск кровотечения, инфекции либо повреждения дыхательных путей.
Ларингоскопия позволяет оценить состояние ротоглотки, гортани и голосовых связок непосредственно во время процедуры. Данные гистологического исследования после проведения биопсии приходят от врача-морфолога через несколько дней. Патология, которая может быть обнаружена при ларингоскопии: