
 Справочники
Справочники Бариатрическая хирургия (хирургия ожирения)
Бариатрическая хирургия (хирургия ожирения) Операции для лечения метаболических нарушений при нормальной массе тела
Операции для лечения метаболических нарушений при нормальной массе тела

Для лечения атеросклероза и стойкой гиперхолестеринемии у пациентов с нормальной или незначительно повышенной массой тела с успехом применяются хирургические вмешательства, механизм действия которых заключается не в уменьшении количества поступающих в организм нутриентов, а в ограничении всасывания определенных компонентов пищи, и в первую очередь – липидов.
Частичное илеошунтирование (“partial ileal bypass”) относится к категории мальабсорбтивных хирургических вмешательств.
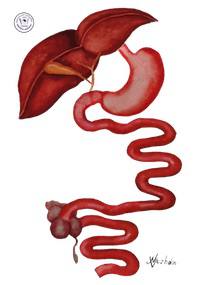
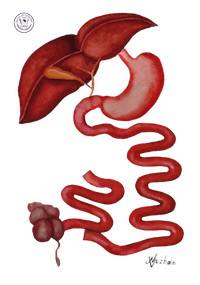
Методика предполагает выключение из процесса пищеварения конечной трети тонкой кишки, в которой происходит всасывания 90% жиров. Предложенная почти полвека назад H. Buchwald процедура (рис. вверху слева) подразумевает наложение соустья между проксимальной частью (ближайшими к желудку 2/3) тонкой и слепой кишками.
Хирургическое вмешательство применяется у пациентов с ИМТ 25-30 кг/м2, и позволяет достичь нормализации уровня холестерина и липопротеидов низкой и очень низкой плотности в крови без существенного снижения массы тела у 80-95% пациентов. Важным достоинством частичного илеошунтирования является простота его выполнения и минимальная травматичность. Отмеченная особенность операции в совокупности с ее высокой эффективностью при коррекции дислипидемии позволяет считать данный вариант реконструкции тонкой кишки предпочтительным в комплексном лечении пациентов с тяжелыми проявлениями и осложнениями атеросклероза (ишемической болезнью сердца и церебральных артерий, перенесенным инфарктом миокарда, нарушениями мозгового кровообращения и облитерирующими поражениями сосудов конечностей).
Частичное илеошунтирование оказывается эффективным и при других вариантах метаболических нарушений. Ремиссия сахарного диабета 2 типа после данной операции отмечается у 45-75% больных.
Важным достоинством данной хирургической процедуры является ее обратимость, поскольку при реконструкции не происходит удаления каких-либо органов или их частей. При необходимости обратного “включения” в процесс пищеварения шунтированного участка тонкой кишки выполняется повторная операция.
Общие недостатки методики аналогичны таковым при желудочном и билиопанкреатическом шунтировании. К ранним осложнениям операции относятся несостоятельность межкишечного анастомоза и нагноение послеоперационной раны (ран – при лапароскопическом варианте выполнения). Однако частота возникновения подобных осложнений невелика, и составляет в сумме 1-2%.
Поздние негативные последствия операции являются прямым следствием ее метаболических эффектов (мальабсорбции). У части пациентов могут отмечаться нарушения всасывания не только липидов, но и белков, а также - жирорастворимых витаминов и некоторых микроэлементов (кальция, магния, железа, цинка и др.). Перечисленные побочные воздействия илеошунтирования, как и других, применяемых для лечения метаболических расстройств операций, не всегда предсказуемы, и могут требовать фармакологической коррекции.
Специфическим (возникающим только после этого хирургического вмешательства) осложнением илеошунтирования по методике H. Buchwald является байпасс-энтерит (“baypass-enteritis”), возникающий у 10-20% пациентов вследствие заброса в отключенную при реконструкции часть подвздошной кишки тонко- и толстокишечного содержимого. Медленное опорожнение “выключенного” из процесса пищеварения сегмента тонкой кишки вызывает развитие неклостридиальной анаэробной микрофлоры, продуцирующей большое количество разнообразных токсинов. Байпасс-энтерит, иногда отмечающийся и после других бариатрических операций (билиопанкреатического шунтирования), проявляется интенсивными болями в животе, газообразованием, симптомами общей интоксикации, и требует повторного хирургического вмешательства для удаления оставленного участка тонкой кишки или восстановления ее непрерывности.
Отмеченный недостаток классического варианта илеошунтирования H. Buchwald устранен в модификации этой операции, предложенной в 1982 году Ю.И. Седлецким (рис. выше справа). Для предотвращения развития байпасс-энтерита конечный отрезок участвующей в пищеварении подвздошной кишки соединяется не с толстой, а, не доходя до нее 5 см, тонкой кишкой. Таким образом, сохраняется замыкательная функция “баугиниевой заслонки” (клапана между тонкой и толстой кишками), препятствующей забросу толстокишечного содержимого в тонкую кишку. Описанная техническая деталь позволяет снизить частоту развития байпасс-энтерита до 2-5%.
Противопоказанием к выполнению илеошунтирования являются острые или хронические заболевания органов желудочно-кишечного тракта, в первую очередь – тонкой и толстой кишки: неспецифический язвенный колит, болезнь Крона и некоторые другие патологические состояния.
Не осуществляется операция на фоне постоянного приема увеличивающих время свертывания крови препаратов у пациентов с тяжелыми проявлениями атеросклероза и его осложнениями. Противопоказанием к хирургическому лечению являются также психические расстройства, наркомания, алкоголизм. Не выполняется илеошунтирование в период беременности и кормления грудью.
Материал для сайта подготовил Дмитрий Игоревич Василевский, доктор медицинских наук, доцент кафедры факультетской хирургии Первого Санкт-Петербургского государственного медицинского университета им. И.П. Павлова.
С более подробной информацией можно ознакомиться на сайте Центра хирургического лечения ожирения и метаболических нарушений ПСПбГМУ им. И.П.Павлова